Oscar Cetrángolo* y Ariela Goldschmit**
No va a ser objeto de estas líneas profundizar en las peculiaridades tantas veces enunciadas que detenta el sistema de salud argentino, aunque, como se ha visto en los últimos días, resulta difícil comprender muchas de las discusiones vigentes relacionadas con los diferentes subsectores que conforman la oferta de servicios en Argentina sin tomar en cuenta los alcances de su fragmentación. Tampoco es fácil comprender la escasez de políticas destinadas a corregir los problemas estructurales del sector a lo largo de los años.
La fragmentación del sistema en relación con su financiamiento y organización institucional derivan, a su vez, en una fragmentación de derechos, de cobertura y de acceso a los servicios que hoy resultan especialmente problemáticas. El sistema resultante se muestra absurdamente ineficiente e inequitativo, como lo hemos desarrollado en contribuciones previas de este blog[1] y documentos de trabajo del IIEP-FCE-UBA[2].
Las necesidades de reforma y coordinación sectorial han sido alertadas de manera recurrente en los últimos años, con escasa incidencia en la política sectorial hasta que hoy aparecen como un límite a las medidas necesarias para frenar la pandemia y morigerar sus efectos. Nunca más cierto que hubiera sido preferible prevenir que curar. Cada afiliado o representante de los distintos subsistemas ha considerado su statu quo como razonable en función de sus contribuciones individuales, careciendo de incentivos para impulsar reformas del sistema y consolidar un sistema solidario y de acceso universal, tan esencial para frenar la expansión de una pandemia.
Como reflejo de ello, la participación del presupuesto público asignado a la salud resulta escaso y, de manera especial, el correspondiente al nivel nacional ocupa un lugar irrelevante en el presupuesto público total[3].
En estas líneas intentamos plantear algunos interrogantes respecto de la oportunidad que representa la situación de la pandemia del Covid-19 para discutir, a la luz de los problemas para enfrentarla, un eventual replanteo de la organización sectorial. Se trata solo de unas primeras ideas que tratan de llamar la atención sobre la importancia de debatir el tema en profundidad y más allá de los aspectos específicos vinculados al tratamiento de la pandemia.
Pan-demos – “Todo el pueblo”
El sistema de salud se encuentra enfrentando la crisis pandémica global más grave del último siglo. La prioridad de Argentina que demostró una rápida respuesta para ralentizar el contagio, consiste en contener y mitigar la propagación del coronavirus de modo de lograr disminuir y distribuir en el tiempo el número de infectados reduciendo la demanda simultánea en el sistema de salud y, de este modo, evitar incrementos en la cantidad de muertes que pudieran prevenirse. Se trata fundamentalmente de reducir la presión y el posible colapso sobre el sistema de salud.
La disponibilidad de recursos hospitalarios es uno de los factores claves para hacer frente a esta emergencia. Un indicador claro es la cantidad de camas hospitalarias por habitante. En ese sentido, los datos muestran, por un lado, la abundancia relativa de recursos en comparación con algunos países de la OCDE, como se muestra en la Tabla 1. Pero, por otra parte, queda en evidencia que, como consecuencia de la particular organización del sistema de salud argentino, la participación del sector público es muy baja. Las excepciones corresponden a casos donde la organización debe ser considerada con cuidado. En especial, el caso alemán, donde la seguridad social está en manos de entidades no públicas, pero participan de un esquema que brinda cobertura universal y uniforme a toda la sociedad. Precisamente, las dificultades para consolidar los recursos del país en el cuidado de la salud de la población en su totalidad es uno de los temas que han aparecido en buena parte de los análisis y debates recientes en los medios y redes sociales. La mayor parte de las veces, lamentablemente, en boca de los que poco han estudiado el tema.
Tabla 1 – Camas hospitalarias cada 1.000 habitantes según financiamiento, en países seleccionados (2017)
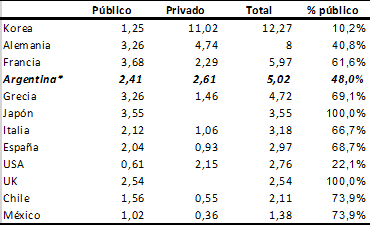
(*) Datos estimados
Fuentes: OECD y SISA (Argentina)
Uno de los grandes desafíos que plantea esta pandemia está dado por la necesidad de brindar una respuesta adecuada a un elevado número de casos de manera simultánea. Para hacerlo, y teniendo en cuenta la evolución reportada para quienes se infectan, las camas de unidades críticas o de terapia intensiva representan el eslabón más sensible de la cadena. No solo para poder atender al 5% de los casos que suelen requerir cuidados críticos sino, sobre todo, para evitar una mortalidad por encima de la esperada en función de la letalidad del propio virus.[4]
Como lo muestran las estadísticas internacionales elaboradas por la OCDE (Figura 1), Argentina[5] está muy lejos de presentar una situación privilegiada en cuanto a su disponibilidad de estos recursos físicos, tomando la cantidad de camas de cuidados intensivos como indicador. Si bien la comparación es, fundamentalmente, con países desarrollados, nuestro país también está muy por debajo de la disponibilidad de camas destinadas a cuidados críticos de Chile.
Figura 1. Cantidad de camas de cuidados críticos por cada mil habitantes en países seleccionados

Fuente: OCDE.
Adicionalmente, no debiéramos sorprendernos de que las deficiencias en cuanto a recursos disponibles sean diferentes por provincia, siendo esto fuente y resultado de grandes inequidades. Una mirada rápida a la información pública proveniente del Sistema Integrado de Información Sanitaria de Argentina (SISA) sobre la cantidad de camas disponibles en unidades de cuidados intensivos por provincia abre interrogantes acerca de cuán preparados nos encontramos para hacer frente a esta pandemia a lo largo del territorio argentino. En efecto, la Tabla 2 muestra la cantidad de camas de cuidados especiales, las de terapia destinadas a la población adulta y las de terapia pediátricas por provincia.
Tabla 2: Cantidad de camas totales (públicas y privadas) en cuidados intensivos por provincia
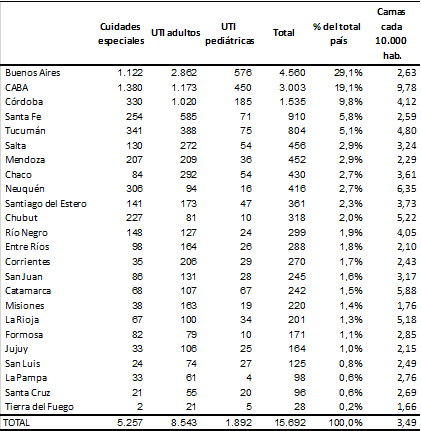
Fuente: Elaboración propia sobre la base de SISA-MSAL
La disparidad entre jurisdicciones queda en evidencia al observar el indicador de camas para cuidados intensivos cada 10.000 habitantes en cada estado (Figura 2), y esa disparidad resulta fuente de dificultades diferenciales por provincia si observamos que la disponibilidad de camas no guarda relación con la población mayor de 65 años que, como se sabe, es la que mayormente podría requerir estos cuidados en caso de ser afectada por la pandemia. También se ilustra allí la situación particular de la Ciudad Autónoma de Buenos Aires, tanto en disponibilidad de recursos como por la participación de la población adulta mayor.
Figura 2: Camas totales (públicas y privadas) de cuidados intensivos cada 10.000 habitantes y porcentaje de población mayor de 65 años por provincia

Fuente: Elaboración propia sobre la base de SISA-MSAL e INDEC.
Seguramente, las brechas se mostrarían de manera más evidente si pudiéramos considerar las camas del sector público únicamente, donde los procesos de descentralización realizados a finales de los años setenta y principios de los años noventa cristalizaron grandes disparidades entre provincias, con muy pocas instancias de coordinación y compensación por parte del gobierno nacional[6].
¿Esa desigualdad en la dotación de recursos se verá traducida en los resultados? ¿Es de esperar que las tasas de mortalidad por COVID-19, una vez que el sistema sature su capacidad de respuesta, muestre disparidades interprovinciales en virtud de la disímil dotación de recursos con que cuenta el gobierno de cada jurisdicción?
En cambio, el panorama es mucho más claro para la seguridad social. La figura 3 muestra la estructura etaria de la población por tipo de cobertura. Allí se confirma que la demanda de cuidados intensivos va a ser crucial en el caso del PAMI, por cuestiones evidentes, ya que los requerimientos de internación con cuidados intensivos suelen centrarse en la población mayor de 65 años (además de la población con comorbilidades, usualmente llamada población con factores de riesgo).
Figura 3: Estructura etárea de la cobertura de salud según financiadores seleccionados (obras sociales nacionales, INSSJyP y sectores públicos de provincias)

Fuente: Elaboración propia sobre la base de COSSPRA y datos abiertos de PAMI y SSSALUD
En efecto, debido a la génesis de la cobertura obligatoria en las obras sociales y la organización del sector, la población adulta mayor que participó del mercado formal de trabajo, al retirarse suele dejar de estar cubierta por su obra social para pasar a estar cubierta por el PAMI. Ello explica la concentración de población mayor de 65 años en esa institución (76%), pero también la escasa participación en la población cubierta en promedio por las obras sociales nacionales (3,4%). Por su parte, según estimaciones no oficiales la población mayor de 65 años afiliada a las entidades de medicina prepaga se encuentra por debajo de 8% de su padrón. En consecuencia, podría decirse que las Obras Sociales Nacionales así como las entidades de medicina prepaga cuentan con una estructura poblacional menos proclive al requerimiento de cuidados intensivos por COVID-19.
En cambio, la población adulta mayor tiene una participación más elevada en las obras sociales provinciales, cuya magnitud depende de si han transferido sus cajas de jubilaciones a la Nación y otras características institucionales propias de cada jurisdicción. En algunos casos (Córdoba, Santiago del Estero, Santa Fe y San Juan) la participación de la población mayor de 65 años supera el 15%, generando presiones adicionales sobre las cuentas provinciales.
¿Y entonces? ¿Seguiremos sin reformar el sistema?
Hasta aquí comentamos la situación de fragmentación de derechos frente a la pandemia pero, como se explicó en diversos estudios y notas ya publicadas, la fragmentación del sistema de salud es previa, más amplia y con efectos mucho más perversos tanto en términos de equidad como de eficiencia. Parece inadmisible que con fondos asignados de manera compulsiva mediante la legislación diversos grupos sociales tengan acceso a servicios de salud sumamente diferentes que discriminan en contra de la población desocupada, en empleos informales o carenciada. Más aún, Argentina se diferencia de casi todos los países con sistemas de seguridad social en salud donde ésta ofrece servicios en función de los ingresos de cada hogar, siendo muy poco sociales en cuanto a la seguridad que brindan.
Una parte de las discusiones que presenciamos estos días tiene que ver con esto, pero en relación con la pandemia, lo que se nota es una ausencia de marco normativo general para el sector de la salud que, entre otras falencias, impide la atención coordinada frente a un evento extraordinariamente perverso como una pandemia. Creemos que la coordinación y complementación entre la oferta pública, de la seguridad social y privada no debiera ser objeto de discusiones ni, mucho menos, de reclamos jurídicos bajo estas circunstancias.
Hoy, la pandemia del COVID-19 nos pone en evidencia problemas viejos y ya conocidos. La situación de emergencia sanitaria actual (seguida de una emergencia económica de una gravedad singular) nos obligará a fijar cuidadosamente las prioridades del presupuesto, y nos lleva a repensar el rol del sector público y la relevancia de encabezar la coordinación del sistema, brindando los lineamientos imprescindibles para la atención de la emergencia y la disposición de los recursos hacia quienes verdaderamente los necesitan con independencia de su nivel de ingreso o inserción laboral. Ello involucra, es claro, el monopolio de los testeos de coronavirus y, eventualmente, la asignación de recursos humanos y físicos que requiera la atención de las infecciones, pero bajo circunstancias más normales, la necesidad de coordinación y el logro de un sistema público y de seguridad social donde la cobertura no esté en función de los ingresos de los individuos, la situación laboral o su domicilio.
El desafío de tener un sistema más eficiente, equitativo y de cobertura universal es mucho más general que lo que demanda esta situación de emergencia. El gobierno nacional deberá liderar un proceso para acordar los roles y responsabilidades de los diferentes tipos de proveedores y establecer mecanismos efectivos de gobernanza[7]. Si bien son muchos los aspectos que deben ser reformulados en el sistema de salud, la pandemia puede ser la oportunidad para que los subsistemas empiecen a dialogar y paulatinamente a coordinarse en la atención de la salud de la población.
* Profesor Titular e Investigador del IIEP (UBA – CONICET)
**Docente de Finanzas Públicas en la FCE, UBA; Investigadora del Instituto Interdisciplinario de Economía Política (IIEP-Baires).
[1] En especial los senderos de reforma sectorial, la situación de las obras sociales sindicales, la Cobertura Universal en Salud y las desigualdades de cobertura y acceso.
[2] http://iiep-baires.econ.uba.ar/publicacion/506; http://iiep-baires.econ.uba.ar/publicacion/449;
http://iiep-baires.econ.uba.ar/publicacion/447
[3] De acuerdo con las últimas estimaciones de la Dirección de Economía de la Salud del Ministerio de Salud, el gasto corriente total en salud de Argentina alcanzó, en 2017, 9,4% del PIB. Siendo que el gasto privado alcanzó 2,8% del PIB y el correspondiente a las diferentes organizaciones de la seguridad social fue de 3,9% del PIB, el gasto público alcanzó apenas 2,7% del PIB. Teniendo en cuenta la profunda descentralización del gasto público, el correspondiente al gobierno nacional, que corresponde al rubro con capacidad para coordinar los subsectores y compensar las inequidades, fue de sólo 0,5% del PIB.
[4] Lifschitz, E. “Evolución de la Pandemia en España Lecciones aprendidas” (mimeo), Buenos Aires, 2020.
[5] Siguiendo la definición de la OCDE en el caso argentino se netean las camas de hospital de día y las camas de internación prolongada. Para más detalle véase OECD Health Statistics 2019. Definitions, Sources and Methods.
[6] Al momento de elaboración de esta nota no se encuentran disponibles los datos del SISA-MSAL que diferencian camas por provincia y tipología según tipo de financiamiento.
[7] Bloom, G. , Lessons from Covid-19: building more effective health services for a complex future, IDS, University of Sussex, Falmer, 2020.

2 comentarios sobre “Pandemia: ¿Oportunidad o resignación?”