
Por Ariela Goldschmit* y Oscar Cetrángolo**
Esta nota pretende hacer un aporte muy modesto para un problema que excede en mucho lo que puede ser abordado en este espacio. La organización del sistema de salud en Argentina es uno de los temas más complejos en materia de políticas públicas y son conocidos los debates sobre la necesidad de eliminar la excesiva fragmentación tanto institucional como de su financiamiento. En particular, mucho se ha escrito sobre las desigualdades y falta de la solidaridad del sistema de salud argentino, pero poco se ha podido avanzar en su medición. Por lo general los sistemas de información de la salud en Argentina no permiten una adecuada y exhaustiva evaluación de las desigualdades. Es cierto que el tema no es simple, en especial teniendo en cuenta las debilidades de nuestro sistema estadístico, pero medir la desigualdad en las condiciones de vida y salud constituye el primer paso hacia la identificación de inequidades en el campo de la salud[1], que adquiere especial relevancia si se quiere avanzar en el logro de la cobertura y acceso universal.
La desigualdad más obvia se muestra entre el 36,1% de la población que no tiene cobertura de seguros y el resto que se encuentra cubierto, además de por el sector público, por seguros sociales o privados. En países con sistemas de cuentas nacionales más cuidados (que pueden incluir, incluso, cuentas satélite de salud) el indicador indirecto más claro es la importancia del gasto de bolsillo en salud. Lamentablemente, en Argentina ese dato hace 15 años que no se estima adecuadamente. Luego, centrando la mirada en el subsistema de Seguridad Social, a diferencia de la mayor parte de estos esquemas en el mundo, el argentino no brinda cobertura uniforme a sus beneficiarios (básicamente provenientes del empleo formal). Además de las diferencias impuestas por la extremada fragmentación institucional, ya que este subsistema comprende las obras sociales nacionales para trabajadores activos y sus familias, el PAMI, institutos provinciales y otras instituciones, existen importantes diferencias de cobertura de acuerdo con los ingresos de cada grupo familiar.
En esta nota, precisamente, pondremos el acento sobre el sub-sub sistema conformado por las obras sociales nacionales, que brinda cobertura al 34,1% de la población. Tomando como variable de análisis el valor de los ingresos promedio por afiliado en cada institución, se observa la existencia de una gran dispersión que deviene, naturalmente, de su organización original y, mucho más importante, de las reformas que se sucedieron en el transcurso de los años noventa.
En efecto, el proceso de libre opción de Obra Social y desregulación de la contratación de los prestadores de los servicios relacionados al cuidado de la salud (Decreto 9/1993) menoscabó de manera importante la solidaridad fragmentada que caracterizaba previamente al sistema de obras sociales, donde los afiliados aportaban a las distintas entidades en función de su rama de actividad sin la posibilidad de derivar sus aportes a otras obras sociales, favoreciendo la solidaridad al interior de cada rama de actividad. La libre opción, al permitir que los beneficiarios se apropien de su aporte, fomentó la concentración de los afiliados de mayores ingresos y menor riesgo en un grupo determinado de Obras Sociales con mejor prestación de servicios.
El Cuadro 1 y gráfico 1 presentan cuatro grupos de obras sociales en función de la relación que tienen entre cantidad de afiliados e ingresos per cápita, tomando como referencia los valores promedio del sistema. Allí es posible apreciar que casi el 80% de las Obras Sociales se caracterizan por tener una población beneficiaria por debajo del promedio de afiliados del sistema (¿existirá una escala mínima para que una obra social sea viable?). Resalta el grupo IV, que concentra el 42% de agentes del sistema y brinda servicios a sólo el 11% de los afiliados. El grupo más favorecido es el I, que representa sólo un 8% del total de Obras Sociales y cuenta en promedio con mayor cantidad de afiliados y mayores recursos. Por su parte, el grupo II representa el 12% de la Obras Sociales, pero concentra el 63% de los afiliados con bajo nivel de ingreso per cápita.
Cuadro 1: Agrupamiento de obras sociales por cantidad de afiliados e ingreso per cápita
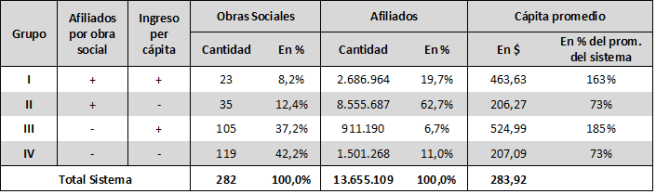
Fuente: elaboración propia sobre datos extraídos de Lieutier et al (2013), op.cit.
Gráfico 1: Cantidad de afiliados e ingresos per cápita (en $ corrientes) de cada obra social presentadas por grupo – 2013
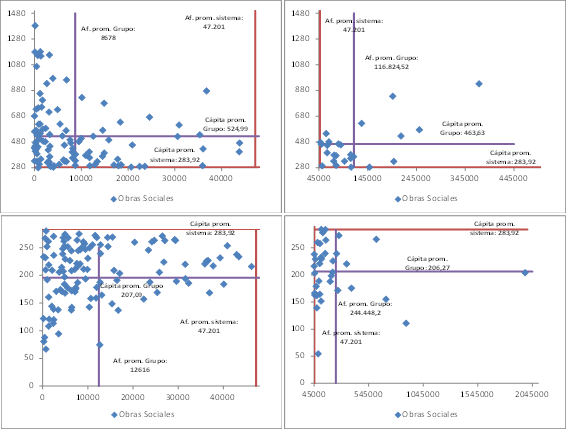
Fuente: Lieutier et al (2013), op.cit.
En este contexto, un ejercicio interesante surge de evaluar[2] al interior del sistema de seguridad social el impacto distributivo de la desigualdad entre obras sociales, a partir de la distribución de los recursos del Fondo Solidario de Redistribución (FSR). Dicho fondo, se nutre de un porcentaje de los aportes y contribuciones que realizan los beneficiarios (entre el 15% y 20% según el nivel de ingresos de los aportantes) y desde su origen fue concebido como un instrumento de solidaridad y redistribución de ingresos al interior del Sistema de Obras Sociales, de modo que debiera esperarse una mejora de la desigualdad posterior a la distribución de estos fondos. La asignación de los recursos del FSR ha ido modificándose a lo largo del tiempo y desde la reforma de los años noventa el componente más importante había sido Subsidio Automático Nominativo de Obras Sociales (SANO). No obstante, a partir de modificaciones más recientes, han cobrado mayor importancia el Subsidio de Mitigación de Asimetrías (SUMA), el Subsidio para Mayores de 70 (SUMA70), el Subsidio de Mitigación de Asimetrías para Regímenes de Trabajo Especial (SUMARTE) y el Sistema Único de Reintegros (SUR).
En este sentido, se procedió al cálculo de las brechas entre el ingreso per cápita de la Obra Social más rica y aquella con menos recursos antes y después del efecto del FSR (no se tomaron en consideración para el ejercicio los recursos transferidos por SUR que corresponden al reintegro de prestaciones de alto costo y baja incidencia que poco debieran tener que ver con fines redistributivos sino con la carga de enfermedades de cada entidad). Los resultados obtenidos, vertidos en el gráfico 2, señalan la existencia de una fuerte desigualdad al interior del sistema de obras sociales en la Argentina, con una brecha de ingresos per cápita que supera el 70% en todos los cuatrimestres de 2012. Esta situación se ve parcialmente atemperada mediante la transferencia de recursos del FSR, que se manifiesta a partir de una reducción de la brecha entre extremos luego del accionar del fondo a partir de septiembre de 2012 con la implementación del SUMA, notándose un escaso efecto del SANO (vigente en los meses previos) en la mejora de la distribución habida cuenta de la falta de actualización de sus valores. De este modo, se observa que aún dentro del segmento de trabajadores formales que logra acceder a la cobertura de una obra social, las diferencias en términos de ingresos de las instituciones que brindan cobertura resultan significativas. Estas diferencias de recursos suelen traducirse en diferencias en los niveles de cobertura efectiva, acceso y calidad de los servicios.
Gráfico 2: Brechas de ingreso per cápita entre obras sociales con máximo y mínimo valor de ese indicador – Evolución cuatrimestral, año 2012
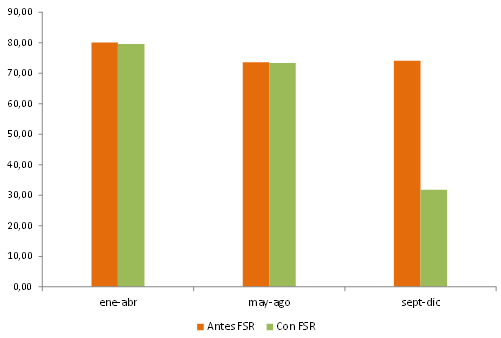
Fuente: elaboración propia sobre datos extraídos de Lieutier et al (2013), op.cit.
La falta de actualización de las cápitas que determinan el subsidio que recibe cada obra social, denominado SANO (Subsidio Automático Nominativo de Obras Sociales) ha generado un excedente que quedó en la cuenta del FSR y que se estima en alrededor de $25.000 millones. Desde hace algunos años los sindicatos están reclamando su distribución. Si, en el marco de la negociación de las nuevas autoridades con los sindicatos se decidiera proceder a la devolución de los excedentes acumulados en la cuenta del FSR, conforme el artículo 24° de la Ley 23.661, en forma proporcional a lo aportado por cada Obra Social al FSR, implica un criterio de carácter netamente devolutivo, que no ayudaría a reducir las desigualdades del sistema. Redundaría en mayores recursos para las obras sociales más ricas retrotrayendo, eventualmente, las brechas de ingreso per cápita a los niveles previos al accionar del fondo o incluso empeorando aún más la situación de partida.
Este ejercicio evidencia la relevancia de contar con herramientas que más allá de los recursos asignados al sector, permitan dimensionar las inequidades existentes al interior del sistema y de los distintos subsectores que lo conforman. El análisis de la desigualdad en salud resulta relevante para la toma de decisiones y el diseño de instrumentos de política pública que puedan morigerar estas inequidades y construir un sistema más solidario. Tratándose del subsistema de obras sociales, si se quisiera avanzar en el financiamiento de una cobertura única para todos los afiliados, con independencia de su nivel de ingresos, debiera asignarse el 100% de los aportes y contribuciones de los afiliados al FSR u otro fondo que cumpla esa función. El establecimiento de niveles de financiamiento de las coberturas en función de las necesidades de cada grupo poblacional y no de sus niveles de ingresos podría lograrse, en cambio, con la efectiva asignación de capitas ajustadas por riesgo. Este análisis solo se refiere a ese subsistema, no podemos dejar de mencionar que, de manera adicional, deben ser integrados los diversos fragmentos del sistema de salud, según se explicara en el artículo antes mencionado.
*Docente de Finanzas Públicas en la FCE, UBA; Investigadora del Instituto Interdisciplinario de Economía Política (IIEP-Baires).
**Profesor titular regular de Finanzas Públicas en la FCE, UBA; Director y docente de la Maestría en Economía de la misma facultad. Es Investigador del Instituto Interdisciplinario de Economía Política (IIEP-Baires) y miembro del CIDED, UNTREF.
[1] Schneider, M. C., Castillo Salgado, C., Bacallao, J., Loyola, E., Mujica, O. J., Vidaurre, M. y Roca, A. (2002), Métodos de medición de las desigualdades de salud, Revista Panamericana de Salud Pública.
[2] Se retoman aquí los cálculos efectuados en Lieutier, A., Aprile, M., Goldschmit, A. y Robba, M. (2013), Estudio sobre el impacto distributivo del Fondo Solidario de Redistribución, Congreso Anual AEDA, Buenos Aires

6 comentarios sobre “Al gran pueblo argentino: ¡SALUD!… pero ¿Cuánto a cada uno?”